„În Iaşi, un procent mai mare de vârstnici este afectat de boli renale“
Potrivit statisticilor, un român din zece suferă de o boală cronică de rinichi. Mulţi dintre bolnavi află diagnosticul într-un stadiu avansat al bolii, ceea ce duce la progresia rapidă a acesteia. Costurile pe care le impun medicaţia şi regimul de viaţă al bolnavilor care suferă de o boală de rinichi, al celor aflaţi în dializă sau care au suferit un transplant constituie suficiente motive ca patologia renală să devină o importantă problemă de sănătate publică. Un interviu legat de prevalenţa, diagnosticul şi cauzele bolilor de rinichi cu prof. univ. dr. Maria Covic, reputat specialist în Nefrologie, medic în cadrul Centrului Medical „Providenţa“ al Mitropoliei Moldovei şi Bucovinei
Aş începe prin a vă întreba cum a evoluat patologia renală în ultimii ani în Moldova?
Depistarea bolii renale este, în ultima perioadă, mai corectă, atât prin faptul că medicii de familie se gândesc că un anumit pacient poate avea o astfel de afecţiune şi îl dirijează către unităţi din Iaşi, recte spre Spitalul „Parhon“, pentru ca boala să fie evaluată şi diagnosticată după un plan terapeutic, pe de o parte. Pe de altă parte, boala renală se intersectează cu foarte multe alte afecţiuni. Diabetul, în proporţie de 30-40%, dă boală renală. Şi-atunci din cadrul bolii diabetice se drenează un număr foarte mare de cazuri spre nefrologie. Hipertensiunea în mod categoric are componentă renală; la fel bolile imunologice, bolile infecţioase, bolile reumatologice. Deci, atât medicii de familie, cât şi din celelalte specialităţi sunt conştienţi că e posibil ca o boală renală să fie însoţită de patologia specifică, sau patologia specifică să dea o complicaţie renală.
Aşadar, există o creştere a prevalenţei bolii renale, numai că aceasta este ca un iceberg. Şi mulţi pacienţi vin într-o fază avansată.
De ce vin atât de târziu?
Semnele bolii sunt neglijate adesea: o mică durere de cap, un puseu de hipertensiune, o infecţie urinară. Oamenii nu se duc să facă investigaţii şi se trezesc cu boala renală într-un stadiu avansat.
Care sunt, în prezent, posibilităţile de diagnostic, faţă de acum 20-25 de ani?
Nu este foarte greu de identificat, în prezent, boala renală. Se fac sumarul de urină, testele specifice de laborator, se observă mărimea rinichilor. În ultimii ani, având posibilitatea să şi instruieşti studenţii şi rezidenţii la o cotă mult mai performantă, s-au adâncit şi investigaţiile. Progrese s-au înregistrat mai ales în ceea ce priveşte cauzele bolii renale. Se fac foarte multe teste imunologice acum, se face biopsia renală ghidată, investigaţia histologică a rinichilor.
Apoi, transplantul renal a împins foarte mult înainte investigaţiile.
Nefropatiile glomerulare, cea mai mare incidenţă
Ce boli din această sferă înregistrează acum cea mai mare incidenţă?
Pe primul loc rămân nefropatiile glomerulare (pacienţii prezintă edem, hipertensiune arterială, disconfort cu greaţă, vărsături), apoi diabetul şi hipertensiunea care pot fi cauză sau efect în boala renală. De asemenea, populaţia vârstnică. În Iaşi un procent mai mare de vârstnici este afectat de astfel de boli. Vârstnicul este un insuficient renal potenţial, pentru că rinichiul îmbătrâneşte şi el. Acest pacient are o patologie cardiovasculară, reumatologică şi face tratamente. Toate aceste tratamente (antibiotice, antiinflamatoare nesteroidiene etc.), administrate într-o anumită schemă, neţinând cont de vârsta lui, poate să precipite o insuficienţă renală, care era latentă, tolerată.
De asemenea, un număr mare de bolnavi cu boli renale sunt dintre cei care au avut cu ani în urmă suferinţe hepatice.
Pe urmă mai există un procent de boli genetice - rinichiul polichistic, spre exemplu.
Există factori favorizanţi care provin din stilul de viaţă al pacientului?
Dacă vorbim de alimentaţie, excesul de sare duce la hipertensiune arterială. Şi fumatul, alcoolul sau eforturile fizice exagerate contribuie într-o anumită măsură la instalarea bolii, dar toate se grefează pe o altă cauză.
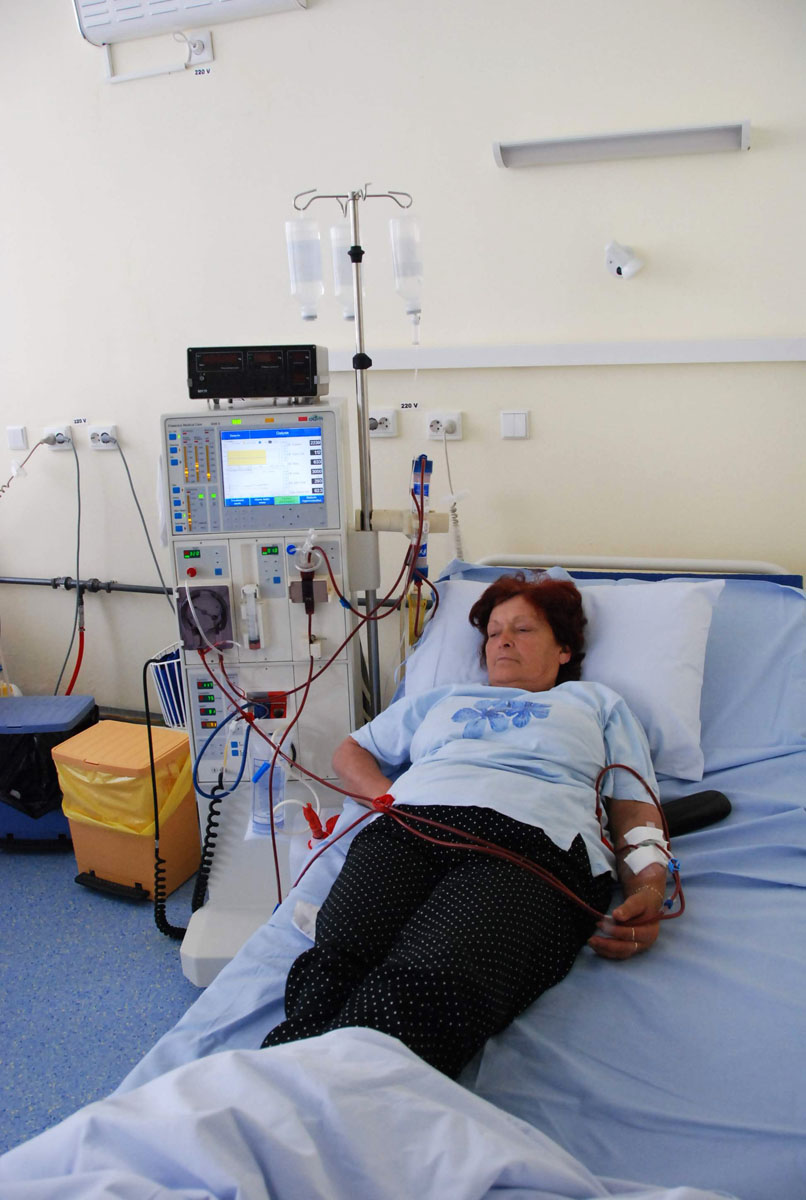
500 de bolnavi fac dializă în Iaşi
Ce consecinţe are boala cronică de rinichi?
Această boală trebuie depistată la timp. Dacă acest lucru se întâmplă şi dacă bolnavul este urmărit periodic de medicul specialist, mai rămâne ca acesta să combată factorii de progresie renală. Dintre aceştia, este esenţial să controlezi hipertensiunea, iar dacă eşti diabetic, să ţii sub control glicemia.
În momentul depistării, boala renală este stadializată de la stadiul I până la stadiul V, conform normelor. Boala are tendinţa să progreseze singură, dar progresia se face într-un ritm mai rapid sau mai lent, în funcţie de individ şi de factorii de risc (hipertensiunea şi apariţia în urină a proteinelor).
Când rinichiul îşi epuizează capacitatea lui funcţională, se trece la varianta de substituţie: transplant, dializă peritoneală sau hemodializă. În Iaşi există aproape 500 de pacienţi dializaţi.
Ce costuri implică dializa în cazul unui pacient?
O dializă este evaluată la circa 127 de euro. Un pacient face anual 153-154 de dialize. În aceşti bani intră transportul pacientului, consumabilele (dializoare, tuburi, fiole, ser fiziologic), medicamentele necesare, anumite investigaţii pentru reglarea funcţiilor, analize medicale complete lunar, anual ecografie, întreţinerea fistulei, îngrijiri conexe.
De când se face dializă în Iaşi?
Eu am început dializa cronică la Spitalul „Parhon“ în 1988. Am trei pacienţi care au început atunci şi care fac şi acum dializă cu mine şi încă unul la Vaslui.
Dializă acută se făcea. Doctorul Nour făcea din 1966, cu nişte aparate de dializă cât o masă. Se cărau sacii de sare şi se făcea baia de dializă... se muncea foarte mult. Aşadar, când am început eu, exista o experienţă în sensul ăsta.
În ce condiţii se făcea atunci, la început?
Aveam şase aparate. Am început cu 12 pacienţi, apoi 24, iar până la urmă numărul a tot crescut încât am făcut tot ce ne-a stat în puteri să obţinem aprobare pentru noua clădire.
Este recomandat screeningul pacienţilor cu risc
Cum ar putea fi încurajat un comportament preventiv vizavi de aceste afecţiuni, în rândul populaţiei?
Există doi poli: omul şi medicul de familie. Omul trebuie să fie conştient şi să se adreseze medicului de familie, care şi el trebuie să facă o evaluare completă a pacientului. De aici trebuie să pornească o fişă cu toate datele medicale legate de pacient: vârstă, greutate, bolile de care suferă, medicaţia pe care o ia.
Nu se poate face screeningul generalizat al bolii renale, ci doar la pacienţii cu risc: vârstnicii, diabeticii, cei cu hipertensiune arterială, persoanele cu boli imunologice sau cu boli reumatologice.
Înainte, medicul şcolar ţinea o foarte bună evidenţă a copiilor, în cazul cărora e necesar controlul exudatului faringian.
Mi-aduc aminte că, înainte de â89, făceam echipă, ca medic internist, cu un medic obstetrician şi un medic pediatru şi mergeam în sate. Acolo, medicul de familie avea liste cu gravidele, cu copii cu probleme, cu bronhopneumopatiile. În fiecare circumscripţie se ştia absolut tot despre bolnavii din zonă.
Scrisoarea medicală este un act extrem de important, pe care medicul de familie este dator să-l întocmească. La rândul său, specialistul trebuie să facă acelaşi lucru. Aşa e etic şi profesional.
O statistică a Societăţii Române de Nefrologie arăta că în România există 250 de nefrologi la două milioane de pacienţi. De ce atât de puţini?
În ultima perioadă s-au scos la secundariat multe posturi de nefrologie. La ultima sesiune de rezidenţiat, cel din toamnă, au venit la Iaşi 12 rezidenţi pe Nefrologie.
Dar, din păcate, foarte mulţi dintre foştii mei rezidenţi au plecat în străinătate. Toţi foarte buni. Dacă ar avea condiţii salariale, nu ar mai pleca. Cu 7 milioane nu se pot descurca. E păcat că îi pierdem, pentru că aici beneficiază de o pregătire clinică foarte bună. La „Parhon“ există mulţi bolnavi şi ei au posibilitatea de a-i examina. De aceea, au o pregătire clinică foarte bună şi se adaptează foarte uşor indiferent unde se duc.
Eu sunt foarte mulţumită că am lăsat în urma mea o echipă bună de medici la „Parhon“.
Ce v-aţi mai dori pentru această specialitate medicală?
Mi-aş dori foarte mult ca această şansă de a trăi aproape normal, pe care ţi-o dă transplantul, să fie susţinută mai mult pe toate palierele societăţii. Transplantul, în România, suferă foarte mult printr-o ofertă mică.
Ar trebui, până la urmă, să existe acea Lege a transplantului, prin care oamenii să poată opta pentru donarea de organe, cu care s-ar putea salva alte vieţi.
Un reputat medic internist
Prof. univ. dr. Maria Covic s-a născut în 1939, la Botoşani. A urmat cursurile Facultăţii de Medicină din Iaşi, pe care a absolvit-o în 1962 ca şefă de promoţie. S-a specializat în tot ceea ce înseamnă Medicina Internă, profesând în secţii de cardiologie, urologie şi în cele din urmă nefrologie în spitalele ieşene, mergând pe un principiu cu valoare de normă: „Ca să faci Nefrologie, trebuie să ştii Interne“.
De-a lungul anilor a urmat mai multe stagii de pregătire în Franţa (1973), Germania (1989, 1995), Anglia (1992), Belgia (1994), SUA (1995), Singapore (1996). S-a specializat în cele din urmă în Nefrologie, fiind cea care a şi pus umărul la înfiinţarea primei Secţii de Nefrologie în cadrul Spitalului Clinic „C. I. Parhon“ din Iaşi, în 1992. A fost coordonatorul compartimentului de Nefrologie (1989), şef centru Hemodializă Iaşi (1990) şi şefa Clinicii a IV-a Medicală şi de Nefrologie Iaşi din 1993 şi până la ieşirea la pensie, în 2008.
De asemenea, este medicul care a făcut posibilă pentru prima dată dializa la Iaşi, în 1988.
În paralel cu prolifica activitate medicală, a urcat treptele ierarhiei universitare, fiind profesor în cadrul Universităţii de Medicină şi Farmacie „Gr. T. Popa“ Iaşi.
Este membră, din 1992, a Societăţii Române de Nefrologie şi a Societăţii Europene de dializă şi transplant, iar din 1994 membră a Societăţii Internaţionale de Nefrologie. De asemenea, este autoarea a peste 150 de lucrări de specialitate, o parte semnificativă publicate în reviste străine de mare circulaţie.
În prezent, prof. univ. dr. Maria Covic activează ca medic specialist în Medicină Internă şi Nefrologie în cadrul Centrului Medical „Providenţa“ al Mitropoliei Moldovei şi Bucovinei şi în cadrul Centrului de dializă Fresenius NephroCare din Iaşi.